Imaginemos al joven médico de 28 años (nació el 18 de Julio de 1818 en Budapest) entrando aquella mañana en el Allgemeines KrankenHaus, el Gran Hospital General de Viena. Retengamos la fecha: el 27 de Febrero de 1846. No hace demasiado tiempo, casi podemos tocarlo con los dedos de cuatro generaciones. Muchos de los edificios que actualmente nos fascinan de esa ciudad, tan exquisitamente luminosa por fuera como, en ocasiones, inquietantemente turbia por dentro, ya eran así de impresionantes hace 146 años. Los palacios estaban construidos, las casas que expresaban el fulgor de la burguesía también y por sus calles transitaban o estaban a punto de hacerlo gente como Gustav Klimt, Sigmund Freud o Johann Strauss. Había cafés, universidades, abogados, fábricas, fotografías, tiendas de ropa, trenes.
El hospital era también un edificio impresionante, de aspecto cuartelario, construido alrededor de un patio cuadrangular como solía hacerse entonces. Es fácil imaginar sus techos altísimos; el eco de los pasos en los pasillos interminables y muy fríos en invierno; las salas inmensas y, a menudo lóbregas, llenas de camas metálicas; los quejidos frecuentes, a veces escalados a gritos, y sobre todo el olor. En aquel tiempo el olor fétido de la pus y las deyecciones junto a la ausencia de agua corriente, debía producir un estado de ánimo inmediato, una mezcla de asco y miedo, una señal de muerte, que no debía ser fácil atravesar para acercarse a los enfermos, siempre pobres, que poblaban entonces los hospitales.
 Pero Ignaz Phillipp Semmelweis a pesar de su juventud era ya un médico con cierta experiencia aunque este era su primer trabajo y probablemente sospechaba lo que allí se iba a encontrar. Había sido un alumno destacado de Carl von Rokitanski, uno de los fundadores de la anatomía patológica (al que viéndolo actuar en una autopsia lo fascinó y le hizo cambiar las leyes, que había venido a estudiar a Viena, por la medicina) y de Josef Skoda un gran clínico que aportó avances significativos en la exploración y el diagnóstico médico. Dos maestros importantes en esta historia. Skoda, que siempre trataría de comprenderlo y protegerlo, iba a emplearlo en su clínica pero la plaza se cubrió con otro médico de más edad y le buscó un primer trabajo en el Allgemeines KrankenHaus, en la clínica de obstetricia. Según testimonios de gente que lo conoció en ese momento, Semmelweis era un joven alegre, dado a las fiestas, no demasiado introspectivo y nada hacía pensar que fuera a convertirse en el investigador pertinaz y atribulado que luego fue.
Pero Ignaz Phillipp Semmelweis a pesar de su juventud era ya un médico con cierta experiencia aunque este era su primer trabajo y probablemente sospechaba lo que allí se iba a encontrar. Había sido un alumno destacado de Carl von Rokitanski, uno de los fundadores de la anatomía patológica (al que viéndolo actuar en una autopsia lo fascinó y le hizo cambiar las leyes, que había venido a estudiar a Viena, por la medicina) y de Josef Skoda un gran clínico que aportó avances significativos en la exploración y el diagnóstico médico. Dos maestros importantes en esta historia. Skoda, que siempre trataría de comprenderlo y protegerlo, iba a emplearlo en su clínica pero la plaza se cubrió con otro médico de más edad y le buscó un primer trabajo en el Allgemeines KrankenHaus, en la clínica de obstetricia. Según testimonios de gente que lo conoció en ese momento, Semmelweis era un joven alegre, dado a las fiestas, no demasiado introspectivo y nada hacía pensar que fuera a convertirse en el investigador pertinaz y atribulado que luego fue.
“Al sol y a la muerte no se los puede mirar fijamente” decía La Rochefoucauld, por eso hay actividades de las que no es fácil salir indemnes, sobre todo si se posee un temperamento vulnerable o si se es sensible al sufrimiento humano. Y trabajar en “la primera” clínica de obstetricia de aquel hospital (así se la conocía popularmente), dirigida por el profesor Klein, era una de ellas. Imaginemos su desesperación, tras las primeras semanas, al ver morir a decenas de mujeres jóvenes en medio de terribles dolores y la indiferencia o, incluso, la hostilidad de la mayoría de sus cuidadores (“La falta de respeto que los trabajadores mostraban al personal de la primera clínica me hacía sentir tan desdichado que la vida parecía carecer de valor por momentos. Todo era dudoso, todo parecía inexplicable, todo era incierto, la única realidad incuestionable era el gran número de muertes”). Imaginemos que quizá había hablado con ellas horas antes, que conocía algunos de sus nombres o alguna confidencia, que las había explorado, que quizá había tratado de animarlas o darles esperanzas frente a los oscuros presagios que ellas mismas ya traían. Porque, como pronto descubrió, a “la primera” clínica, en la que practicaban los estudiantes de medicina, no quería ir ninguna mujer a parir. Preferían hacerlo en la calle esperando hasta que se abriera “la segunda” clínica, dirigida por el profesor Bartch, según la rotación establecida cada 24 horas, salvo los fines de semana en la que las mujeres ingresaban en “la primera” durante 48 horas. Todas las mujeres de Viena sabían que en “la primera” era mucho más fácil morir y trataban de evitarlo por todos los medios. Preferían ir a la “segunda” clínica, donde solo atendían las matronas y percibían que la mortalidad era más baja.
En aquel momento la fiebre puerperal se encuadraba dentro de la teoría miasmática y tenía definiciones tan especulativas y ampulosas como ésta: “una enfermedad cimótica de curso agudo que, de existir predisposición en el individuo, puede ser provocada asimismo por afecciones de índole general, tales como emociones del ánimo, resfriados, etc., pero que ante todo se origina a causa de características influencias epidémicas y endémicas, miasmas y contagios que hacen fermentar la masa sanguínea.” Lo que llevaba a directamente a la resignación porque el fatal desenlace se daba por inevitable, sin relación con causas externas. Sin embargo Semmelweis impulsado por la perturbación emocional que le causaba el destino fatal de esas mujeres no dejo de pensar en qué podía hacerse, de buscar posibles asociaciones causales que pudieran ayudarlas. Y pronto descubrió un dato tan evidente que las propias mujeres lo habían descubierto de forma intuitiva: la mortalidad en “la primera” clínica era mucho más alta que en “la segunda”. Así lo escribía él mismo, años después, en el artículo que publicó en 1861 y del que están sacados los fragmentos se incluyen en este texto:
“Estaba convencido de que la mayor tasa de mortalidad en la primera clínica se debía a una endemia con causas aún desconocidas. El hecho de que el recién nacido, (varón o mujer) también contrajera fiebre infantil me convenció de que la enfermedad estaba mal concebida. Estaba consciente de muchos hechos para los que no tenía explicación. El parto con dilatación prolongada, casi inevitablemente conducía a la muerte. Las pacientes que daban a luz de modo prematuro o en la calle casi nunca se enfermaban. Estos hechos contraindicaron mi convicción de que las muertes se debían a causas endémicas. La enfermedad apareció en secuencia entre las pacientes de la primera clínica. Las pacientes de la segunda clínica estaban más saludables, aunque los individuos que ahí trabajaban no tuvieran más habilidades o fueran más concienzudos en sus labores.
 Así que Semmellweis comienza a investigar con el método que le habían enseñado en la escuela de medicina de Viena, que en esos tiempos tenía una orientación anatómica. Intenta aumentar el rigor en todo. Hace personalmente las autopsias acompañado del profesor Jacob Kolletschka un experto forense. En ellas encuentra siempre el mismo cuadro: supuraciones e inflamaciones en casi todas las partes del cuerpo, en el útero pero también en el hígado, el bazo, las glándulas linfáticas, peritoneo, riñones y meninges, un síndrome muy parecido al de otras afecciones purulentas como las que se producían a partir de las heridas quirúrgicas. Y luego acompañado por los estudiantes, todavía con el olor dulzón de los cadáveres en las manos (que el lavado con agua y jabón no había conseguido hacer desaparecer del todo), acude a explorar, aún más minuciosamente, a las mujeres. Sin embargo los resultados empeoran, la mortalidad sigue aumentando en relación con “la segunda” clínica. Y su carácter se va transformando. Se vuelve un hombre ensimismado e irritable, obsesionado por las muertes que no puede evitar. Así, incluso comienza a hacer concesiones a la superstición:
Así que Semmellweis comienza a investigar con el método que le habían enseñado en la escuela de medicina de Viena, que en esos tiempos tenía una orientación anatómica. Intenta aumentar el rigor en todo. Hace personalmente las autopsias acompañado del profesor Jacob Kolletschka un experto forense. En ellas encuentra siempre el mismo cuadro: supuraciones e inflamaciones en casi todas las partes del cuerpo, en el útero pero también en el hígado, el bazo, las glándulas linfáticas, peritoneo, riñones y meninges, un síndrome muy parecido al de otras afecciones purulentas como las que se producían a partir de las heridas quirúrgicas. Y luego acompañado por los estudiantes, todavía con el olor dulzón de los cadáveres en las manos (que el lavado con agua y jabón no había conseguido hacer desaparecer del todo), acude a explorar, aún más minuciosamente, a las mujeres. Sin embargo los resultados empeoran, la mortalidad sigue aumentando en relación con “la segunda” clínica. Y su carácter se va transformando. Se vuelve un hombre ensimismado e irritable, obsesionado por las muertes que no puede evitar. Así, incluso comienza a hacer concesiones a la superstición:
“El lector podrá apreciar mi perplejidad durante mi primer periodo de servicio, cuando como un hombre que se ahoga agarrado de una paja suspendí los partos en posición supina (que habían sido costumbre en la primera clínica) a favor de los partos en posición lateral, hice esto porque éstos eran costumbre en la segunda clínica. No creía que la posición supina fuera tan determinante para que se le pudieran atribuir las muertes adicionales, sin embargo, en la segunda clínica los partos eran llevados a cabo en la posición lateral y las pacientes estaban más saludables. Por consiguiente, empezamos a llevar a cabo partos en la posición lateral para que todo fuera exactamente igual que en la primera clínica.”
Aún más, como algunos manuales citaban el miedo como causa de la fiebre y el sonido de la campanilla del sacerdote llevando el viático se hacía tan frecuente, atravesando las salas y espantando a las mujeres, consigue que se deje de tocar. Intenta que se extreme la delicadeza en la exploración, porque algunos decían que la causa de la diferencia de mortalidad en las dos clínicas se debía a que las manos de las enfermeras eran más suaves y cuidadosas. Pero los resultados siguieron sin mejorar y al final de 1846 la tasa de mortalidad en su clínica era del 11,4% frente a 2,7% en “la segunda”, donde solo trabajaban matronas que no hacían disección de cadáveres. Era consciente que esa tasa era aún mucho mayor ya que muchas mujeres moribundas eran trasladas al hospital general por lo que no estaban incluidas en esas estadísticas. Presa de creciente desesperación habla durante largas noches con Markusowszky, su compañero de habitación. También debate con Kollctschka sobre los hallazgos anatómicos y sus posibles causas. Pero al final del primer año está agotado física y mentalmente y parece no ser capaz de encontrar una respuesta. Así, aconsejado por todos los que le aprecian y también porque parecía que su plaza iba a ser ocupada por su predecesor (cosa que luego no ocurrió) decide tomarse un respiro e iniciar un viaje: el 2 de Marzo de 1847 parte, con dos amigos, hacia Venecia.
Volvió a Viena el 20 de Marzo de 1847, “con vigor rejuvenecido” , pero de inmediato se encontró con una mala noticia que le dejó conmocionado: su amigo Kollctschka, el forense, había fallecido. Veamos como narra él mismo lo que conoció de la muerte y como le supuso una iluminación:
La muerte tuvo lugar de la siguiente manera: Kolletschka (profesor de medicina forense), conducía a menudo autopsias con fi”nes legales en compañía de estudiantes. Durante uno de estos ejercicios, uno de los estudiantes pinchó el dedo del profesor con el cuchillo que estaba siendo utilizado en la autopsia. No recuerdo de qué dedo se trató. El profesor Kolletschka contrajo linfangitis y flebitis en la extremidad. Mientras yo estaba todavía en Viena, murió de pleurisía, pericarditis, peritonitis y también se formó una metástasis en un ojo unos días antes de su muerte. Todavía me encontraba animado por los tesoros artísticos de Venecia, pero la noticia de la muerte de Kolletschka me agitó aún más. En este estado de excitación pude ver claramente que la enfermedad de la que murió Kollctschka era idéntica a la que había ocasionado la muerte de cientos de pacientes. Las pacientes del área de maternidad también habían padecido de linfangitis, peritonitis, pericarditis, pleurisía y meningitis. Además, en muchas de ellas también se habían formado metástasis. Estaba acosado día y noche por la imagen de la enfermedad de Kolletschka y me vi forzado a reconocer, de una manera aún más decisiva, que la enfermedad de la que Kolletschka había muerto era idéntica a la que había matado a muchas otras pacientes”.
Se dio cuenta que si la muerte de su amigo era por una enfermedad similar a la de las puérperas, debía tener una misma causa y ésta no podía ser otra que partículas cadavéricas introducidas en el sistema vascular. Entonces comenzó a pensar en cómo esas partículas podían llegar a las mujeres. Y encontró una respuesta.
“Debido a la orientación anatómica de la escuela médica de Viena, los profesores, asistentes y estudiantes frecuentemente tenían oportunidades de estar en contacto con cadáveres. Entonces, el lavarse con jabón común no era suficiente para remover todas las partículas cadavéricas adheridas, esto se comprobaba por el olor a cadáver que retienen las manos por un tiempo. Durante el examen a las mujeres embarazadas o parturientas, las manos contaminadas con partículas cadavéricas entran en contacto con los genitales de estas mujeres, creando así la posibilidad de su reabsorción. Por medio de ésta, las partículas son introducidas al sistema vascular de la paciente De este modo, las pacientes contraen la misma enfermedad que fue encontrada en Kolletschka.”
Por lo que tomó la decisión crucial de intentar interrumpir la transmisión de esas partículas, sin saber exactamente lo que eran, desde sus propias manos y la de los estudiantes de medicina a las mujeres:
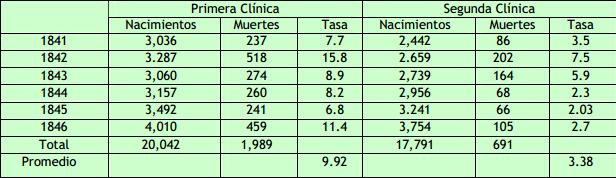
Para destruir la materia cadavérica adherida a las manos utilicé una solución de cloro. Esta práctica comenzó a mitad de mayo de 1847, he olvidado el día exacto. Tanto los estudiantes como yo debíamos lavarnos las manos antes de los exámenes. Después de un tiempo, dejé de utilizar esta solución debido a su alto precio y la sustituí por una solución más económica de cal clorada. En mayo de1847, durante la segunda mitad del periodo en el que los lavados con una solución de cloro fueron introducidos por primera vez, murieron 36 pacientes (12.24 % de los 294 partos). En los siete meses restantes del mismo año, la tasa de mortalidad fue más baja que la de la segunda clínica (ver Tablas).
Hubiera sido de esperar que todo el mundo hubiera apreciado su éxito. Pero aquí intervienen los imponderables de la cultura profesional y social de un tiempo histórico determinado y las características de las personas implicadas. En la Viena de ese tiempo, tenía mucho poder la jerarquía académica (el llamado “mandarinato”) y, en este caso, ese poder lo ejercía alguien insignificante profesionalmente, el “menos capacitado entre los incapacitados”, según el profesor Boer, su antecesor, uno de los más famosos obstetras de su tiempo, que no pudo evitar que se convirtiera en su sucesor porque Klein tenía algo determinante para conseguirlo: la protección cortesana. Por otro lado, Semmelweiss debió desarrollar, en reacción a un ambiente duro y muy despersonalizado, un carácter obsesivo, un poco paranoide, irritable, con frecuentes explosiones de ira incluso con Klein, que posiblemente lo vio desde el principio como un enemigo que cuestionaba su autoridad y alentaba su inseguridad, que probablemente trataba de trasmutar en arrogancia. Además, con su actitud también ponía en cuestión las conductas y los hábitos de sus compañeros y del personal de la clínica, mucho más acomodaticios o simplemente “quemados”, lo que seguramente producía su rechazo y una hostilidad más o menos encubierta. Lo que lleva a pensar en la importancia crucial de que, sobre todo en ciertos momentos, los puestos de poder estén ocupados por gente realmente valiosa en todos los aspectos, a la altura de la responsabilidad requerida. Lo que no ocurría en este caso. Quizá con Boer los acontecimientos hubieran discurrido de otra manera. Pero, en esta ocasión, esa colisión de caracteres, a los que se añadía una evidente incapacidad de Semmelweiss para comunicar sus hallazgos de una forma coherente y atractiva, tanto verbalmente como por escrito, desencadenaron unas de las tragedias más conocidas de la historia de la medicina. Este aspecto de su carácter es lo que lleva a algunos autores a relativizar su figura.
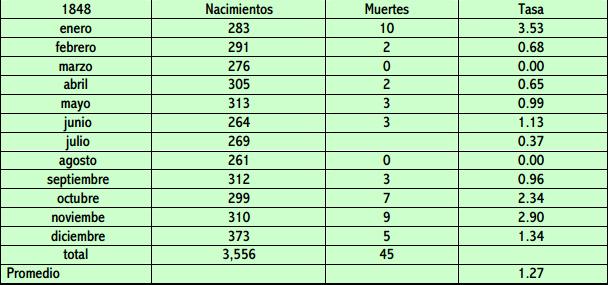
Porque, a pesar de la mejoras en la mortalidad, mucha gente a su alrededor no apreciaba que eso tuviera relación con el lavado de manos y se resistía a ello, lo que enfurecía a Semmelweiss que, por otro lado, trataba de mantenerlo a toda costa con una vigilancia continua. Pero el 2 de octubre de 1847 tuvo un grave contratiempo. Al entrar en una sala con nueve mujeres, observó que todas habían contraído la infección a pesar de que estaba seguro de que todo el mundo se había lavado adecuadamente las manos, según sus instrucciones, a la entrada de la sala. A los pocos días todas habían muerto, lo que alentó las críticas de sus enemigos. Pero haciendo las autopsias descubrió que una de ellas, la que los médicos y estudiantes exploraron la primera, porque estaba en la primera cama, tenía en realidad un cáncer de útero con abundantes secreciones. Así llegó a su segunda conclusión significativa: no eran las partículas cadavéricas las que exclusivamente podían causar la fiebre, sino que también podían existir en personas enfermas. No bastaba, por tanto, con lavarse las manos con la solución clorada solo una vez, al entrar en la sala, y luego lavárselas simplemente con jabón, antes de hacer la siguiente exploración. Era preciso lavárselas minuciosamente, con la solución clorada, antes de cada exploración a la vez que el material de exploración que, hasta ese momento hasta él mismo limpiaba con el faldón de su bata. Una nueva experiencia trágica le hizo alcanzar un tercer hallazgo. En otra sala, metieron a una mujer con gangrena en una pierna, pero sin ninguna lesión en sus genitales. A los pocos días se infectaron de fiebre puerperal todas las que estaban con ella y la mayoría murieron, lo que le convenció de que el aire también podía trasportar “materia orgánica en descomposición”, por lo que recomendó que las puérperas también debían de estar aisladas de mujeres con enfermedades de este tipo. El resultado de todas estas medidas fue que, en 1848, de un total de 3.556 parturientas sólo murieron 45, lo que suponía una tasa de mortalidad de 1,27%, por primera vez por debajo de la segunda clínica, que tuvo un 1,33%.
 Sin embargo, estas nuevas medidas levantaron crecientes resistencias en todo el personal, que comenzó a acudir con frecuencia al profesor Klein para quejarse de ellas. Probablemente, suponían mucho mayor trabajo en un hospital donde, en aquellos tiempos, no había agua corriente y la higiene no era sencilla de practicar ni estaba en la cultura de las gentes. Así que Klein no paró de conspirar y de esperar la oportunidad para acabar con un médico incómodo.
Sin embargo, estas nuevas medidas levantaron crecientes resistencias en todo el personal, que comenzó a acudir con frecuencia al profesor Klein para quejarse de ellas. Probablemente, suponían mucho mayor trabajo en un hospital donde, en aquellos tiempos, no había agua corriente y la higiene no era sencilla de practicar ni estaba en la cultura de las gentes. Así que Klein no paró de conspirar y de esperar la oportunidad para acabar con un médico incómodo.
A fines de 1847 Semmelweiss había comunicado por primera vez sus resultados a sus antiguos maestros, a Skoda y también a Hebra uno de los fundadores de la dermatología. Ambos le animaron a escribir un artículo para dar a conocer sus descubrimientos. Pero él se niega, se bloquea. Aparece una de las peculiaridades de su carácter que le perjudicó mucho: le costaba expresarse tanto verbalmente como por escrito, con lo cual le era muy difícil ganar voluntades para sus tesis en un ambiente escéptico a ellas. Así que Hebra decide hacerlo él mismo y presenta los descubrimientos de Semmelweis en el número de diciembre de 1847 de la revista de la Real e Imperial Sociedad de Medicina de Viena. En abril de 1848, Semmelweis se decide por fin a escribir otro artículo que, como el primero, apenas despertó eco entre unos colegas que lo miraban con desdén y que no estaban dispuestos a cambiar sus prácticas asistenciales que parecían sustentadas por grandilocuentes y especulativas teorías. De nuevo, Skoda y Hebra le piden que solicite una evaluación objetiva de su trabajo a la Sociedad de Medicina, lo que hace el 15 de mayo. En las sesiones que se produjeron en los meses siguientes está torpe, tenso, poco habilidoso en la descripción de sus hallazgos. A pesar de ello, algunos comienzan a tomar en serio sus ideas. Le piden que las escriba, que las fundamente mejor. Pero, de nuevo se bloquea y lo abandona porque, además, en ese tiempo, Klein había encontrado el pretexto para liquidarlo. En Hungría había comenzado una revolución contra Austria y lo acusó de simpatizar con ella, lo que era verdad, por otra parte. Utiliza sus contactos para no renovarle el contrato y para bloquearle todos los datos o experimentos que le permitan justificar sus hallazgos. Sus amigos le consiguen otro trabajo en el hospital, en el que ya no le dejan atender partos y le imponen muchas limitaciones. Y, lleno de rabia, amargura y culpa, abandona Viena, sin despedirse de nadie, con destino a Budapest.
Quizá conviene pararse un momento en la profundidad de su culpa al hacerse consciente de lo que implicaba su descubrimiento: muchas mujeres habían muerto por su causa. Sus posteriores reacciones van a estar marcadas por esa emoción que tiene una historia paralela. En Kiel, Alemania, Gustav Adolf Michaelis, director de una pequeña clínica obstétrica que había creado para ayudar a las mujeres pobres se suicida el 9 de Agosto de 1948 abrumado probablemente al conocer el artículo de Semmelweis y confirmar que él había podido tener mucho que ver en la muerte de las muchas mujeres que habían muerto en su clínica, ya que también las exploraba después de realizar autopsias. El modelo anatómico que revolucionó el ejercicio de la medicina tuvo un precio en sus primeros tiempos. El mismo Semmelweis en un artículo posterior describió como la mortalidad se disparó en el hospital de maternidad de Viena, inaugurado en 1784, a partir 1841, justo cuando la escuela de medicina de Viena adoptó la orientación anatómica, lo que implicaba hacer autopsias sin conocer todavía los mecanismos de propagación de las infecciones y por tanto sin poner las adecuadas medidas de asepsia. En 1822 de 3.066 partos murieron solo 26 mujeres (0,87%), en 1842, de 3.287 partos murieron 518 (15,8%).
Pero volvamos a Budapest, donde encontraremos a un Semmelweis herido por muchos motivos. La revolución había fracasado, el país estaba sojuzgado y la vida cultural y científica estaba casi desaparecida. La mayoría de médicos más eminentes habían sido relevados de sus cargos o había huido al extranjero. La principal revista de medicina, “Orvositar”, había dejado de publicarse. Además, él sufre una caída de un caballo que lo recluye en su casa durante semanas. Por fin, en mayo de 1851, es contratado como médico honorario sin retribución en el Hospital San Jose de Budapest y, posteriormente, como responsable de su sección de obstetricia. Y la historia, de nuevo, como una pesadilla, parece repetirse. De nuevo la alta mortalidad de las puérperas. De nuevo, la lucha por instituir el lavado de manos y de instrumentos. En este caso, también el cambio de las sábanas sucias de paciente a paciente que le costó tener que arrojárselas al director encima de la mesa. De nuevo, su éxito sobre la mortalidad. De nuevo, su irritación en aumento, su carácter cada vez más arisco y obsesivo, sus enemigos. De nuevo, el intento de difundir sus ideas y su relativa incapacidad de hacerlo. En julio de 1855, es nombrado catedrático de obstetricia y, en 1861, publica “Etiología, concepto y profilaxis de la fiebre puerperal” un artículo no muy bien escrito, lleno de repeticiones pero conmovedor en el sentido de que representa la voluntad de un hombre por imponer su verdad al resto del mundo que parece no querer escucharle. Ni Virchow, ni otros médicos eminentes de la época en Europa parecen comprenderle. Y él reacciona con ira, con resentimiento, proyectando su propia culpa y desesperación en los que no parecen dispuestos a escucharle.
“Su teoría – escribe al profesor Scanzoni- se basa en los cadáveres de las parturientas asesinadas por la ignorancia. Si usted tiene por errónea mi teoría, le desafío a que me comunique las razones que le inducen a ello… pero si usted, señor consejero, sin haber refutado mi teoría, sigue enseñando a sus alumnos y alumnas la doctrina de la fiebre puerperal epidémica, ante Dios y ante el mundo le acuso de asesino…”
” Me unen a usted recuerdos agradables – escribe al profesor Siebold- pero los gemidos de las parturientas moribundas ahogan la voz de mi corazón… Yo opino que la fiebre puerperal se produce a causa de un contagio; y el año 1848 envié cuarenta y cinco parturientas al depósito de cadáveres. Gustav Braun opina que la fiebre puerperal es de origen epidémico y con ayuda de sus ignorantes alumnos envió 400 parturientas al depósito de cadáveres el año 1854, es decir, seis años después de 1848… Si no tuviera otra disyuntiva que dejar morir todavía innumerables parturientas que pueden ser salvadas, o evitarles la muerte relevando de sus puestos a todos los catedráticos de obstetricia que… no quieren o se muestran incapaces de aprender mi teoría, me inclinaría por la destitución de todos los catedráticos, porque tengo la convicción de que cuando se trata de evitar el asesinato de miles y miles de parturientas y lactantes, unas docenas más o menos de catedráticos no importan en absoluto… No compartir mis opiniones vale tanto como ser un asesino…”.
Así se convierte en un hombre enfrentado al mundo, que se siente acosado e incomprendido por él. Es un hombre golpeándose contra un muro. Comienzan tenerle por un loco. Y él termina por volverse loco, sobre todo, a partir de 1864, cuando comienza a desarrollar síntomas paranoides. Tiene que interrumpir las lecciones del curso. A veces, entra en crisis de llanto o de furia incontrolables. Otras, sale a la calle y para a las jóvenes mujeres para explicarles que si algún día tienen que parir exijan que las matronas o médicos se laven las manos con agua clorada o saca de la cuna a la más pequeña de sus hijas y la estruja entre sus brazos porque cree que se la van a quitar. Su mujer, asustada, termina pidiendo ayuda a su viejo amigo Hebra que, en julio de 1865, viene a por él y lo lleva a Viena para ingresarlo en un manicomio. Pero el destino le aguardaba una última coincidencia macabra. En una de sus últimas autopsias se había herido en un dedo y no tardó en desarrollar una sepsis, como su amigo Kolletschka, por lo que murió el 14 de agosto de 1865, a los 47 años de edad. Tendrían que pasar casi dos décadas para que la comunidad médica admitiera y aplicara sus recomendaciones, arrastrada por los descubrimientos irrefutables de Koch, Pasteur y Lister que demostraron la falsedad de la teoría miasmática y la de la generación espontánea, abriendo la gran época de la compresión y posterior tratamiento de las enfermedades infecciosas.
contra un muro. Comienzan tenerle por un loco. Y él termina por volverse loco, sobre todo, a partir de 1864, cuando comienza a desarrollar síntomas paranoides. Tiene que interrumpir las lecciones del curso. A veces, entra en crisis de llanto o de furia incontrolables. Otras, sale a la calle y para a las jóvenes mujeres para explicarles que si algún día tienen que parir exijan que las matronas o médicos se laven las manos con agua clorada o saca de la cuna a la más pequeña de sus hijas y la estruja entre sus brazos porque cree que se la van a quitar. Su mujer, asustada, termina pidiendo ayuda a su viejo amigo Hebra que, en julio de 1865, viene a por él y lo lleva a Viena para ingresarlo en un manicomio. Pero el destino le aguardaba una última coincidencia macabra. En una de sus últimas autopsias se había herido en un dedo y no tardó en desarrollar una sepsis, como su amigo Kolletschka, por lo que murió el 14 de agosto de 1865, a los 47 años de edad. Tendrían que pasar casi dos décadas para que la comunidad médica admitiera y aplicara sus recomendaciones, arrastrada por los descubrimientos irrefutables de Koch, Pasteur y Lister que demostraron la falsedad de la teoría miasmática y la de la generación espontánea, abriendo la gran época de la compresión y posterior tratamiento de las enfermedades infecciosas.
Celine que se sintió sospechosamente identificado por el personaje (probablemente trataba de justificar su propia exclusión social) y que le dedicó una biografía, quizá no muy rigurosa pero sí muy interesante desde muchos puntos de vista, incluido obviamente el literario, pensaba que Semmelweis era un caso paradigmático de cómo la sociedad no permite que un hombre la enfrente a la verdad, que intente salirse de lo convencionalmente admitido y ponga en cuestión intereses fundamentales para ciertos grupos de poder (“Si las verdades geométricas les hubiesen resultado incómodas a los hombres, hace mucho tiempo que se las habría declarado falsas”, concretó citando a Stuart Mill ). Para él eso era esencialmente trágico, un rasgo que acompañaba a la condición humana y hacía de la sociedad un entorno siempre hostil para los individuos de genio: “(…) el genio es necesario siempre en las grandes circunstancias de este mundo, cuando un torrente de potencias materiales y espirituales, oscuras, confundidas, arrastra a los hombres en muchedumbres rugientes, pero dóciles, hacia fines mortíferos. Muy pocos, entre los mejor dotados, saben entonces hacer otra cosa que distinguirse por una más rápida carrera hacia el abismo o por un grito más estridente que el de los demás. Rarísimo es el que, encontrándose en medio de esta obsesión del ambiente que se llama Fatalidad, tiene valor y halla en sí mismo la necesaria fuerza para afrontar el Destino común que le arrolla. En la sombra encontrará la llave de misterios antes temibles. Casi siempre el que la desea con bastante fe la descubre, porque existe siempre, y ante su audacia, el torrente de las fatalidades se desvía hacia otros cauces de la ignorancia, hasta el día de un nuevo genio”.
 Lo que nos devuelve de pronto al presente, dentro y fuera de la medicina. Muchos pensarán que cosas parecidas no podrían ocurrir actualmente, que lo que le ocurrió a Semmelweis es algo que pertenece a un pasado oscuro e ignorante. Pero las sociedades humanas siempre tendremos problemas con la interpretación de los hechos, y siempre habrá intereses para que sean interpretados en uno u otro sentido o, simplemente, para que sean negados. Porque, en esta época de un conocimiento multiplicado e instantáneamente accesible, donde la tecnología propiciada por la ciencia parece inundarlo todo, es fácil perderse en el bosque de la excesiva información y la desinformación interesada. Basta pensar en un ejemplo tan reciente como la epidemia de gripe A. Aparentemente, parecía una cuestión que tendría que haberse ventilado fundamentalmente en términos científicos y racionales, pero, de inmediato, se impusieron intereses políticos y económicos muy poderosos que inundaron el espacio mediático ocultando los hechos epidemiológicos. El incidente rebeló conflictos de intereses entre empresas farmacéuticas y la propia OMS, así como el oportunismo de la clase política de la mayoría de los países. Lo curioso es que, posteriormente, no ha existido un análisis público de lo ocurrido, ni se sabe que se hayan derivado responsabilidades de ningún tipo por el dinero malgastado. Ni tampoco se ha analizado el proceso de toma de decisiones de quien se atrevió a llevar la contraria a la actuación general, como en el caso de la ministra de sanidad de Polonia. Quizá se haya hecho en ámbitos especializados pero ni siquiera ha llegado a los profesionales ni por supuesto a la opinión pública general.
Lo que nos devuelve de pronto al presente, dentro y fuera de la medicina. Muchos pensarán que cosas parecidas no podrían ocurrir actualmente, que lo que le ocurrió a Semmelweis es algo que pertenece a un pasado oscuro e ignorante. Pero las sociedades humanas siempre tendremos problemas con la interpretación de los hechos, y siempre habrá intereses para que sean interpretados en uno u otro sentido o, simplemente, para que sean negados. Porque, en esta época de un conocimiento multiplicado e instantáneamente accesible, donde la tecnología propiciada por la ciencia parece inundarlo todo, es fácil perderse en el bosque de la excesiva información y la desinformación interesada. Basta pensar en un ejemplo tan reciente como la epidemia de gripe A. Aparentemente, parecía una cuestión que tendría que haberse ventilado fundamentalmente en términos científicos y racionales, pero, de inmediato, se impusieron intereses políticos y económicos muy poderosos que inundaron el espacio mediático ocultando los hechos epidemiológicos. El incidente rebeló conflictos de intereses entre empresas farmacéuticas y la propia OMS, así como el oportunismo de la clase política de la mayoría de los países. Lo curioso es que, posteriormente, no ha existido un análisis público de lo ocurrido, ni se sabe que se hayan derivado responsabilidades de ningún tipo por el dinero malgastado. Ni tampoco se ha analizado el proceso de toma de decisiones de quien se atrevió a llevar la contraria a la actuación general, como en el caso de la ministra de sanidad de Polonia. Quizá se haya hecho en ámbitos especializados pero ni siquiera ha llegado a los profesionales ni por supuesto a la opinión pública general.
Los ejemplos son muchos también en la propia práctica médica que, aunque debería regirse por una mentalidad racional y científica, está muy amenazada por la propia complejidad de la medicina actual, por las características de la formación (no siempre independiente y rigurosa) y por las actitudes previas y sesgos de todo tipo de los que ejercen. De tal forma que el reto sigue siendo la capacidad de “desaprender” lo que emocionalmente cree saberse (en un terreno en que “la seguridad subjetiva” de lo que se practica es esencial) para poder incorporar conocimientos nuevos que han demostrado eficacia o desechar otros que se han demostrado inútiles o directamente peligrosos. Un autentico trabajo de Hércules dada la cantidad de artículos que se publican cada día y la dificultad de discernir la verosimilitud de sus conclusiones. Cosa que se complica enormemente si se le añade el complejo entramado de poder dentro de los hospitales o los sistemas de salud.
Por otro lado, nuestra época ha estado muy marcada por el “construccionismo postmoderno”, que conlleva un cierto distanciamiento de la verdad de los hechos y considera que cualquier relato de ellos podría ser igualmente plausible. Por otro lado, en la “era de la información”, el acceso a los datos objetivos relevantes por los ciudadanos o incluso los especialistas, sigue siendo extremadamente difícil por un gran déficit de transparencia. Sin embargo, lo que el caso Semmelweis demuestra, es que, en determinados contextos, hay interpretaciones de los hechos que son más ajustadas a la realidad que otras y producen efectos muy diferentes. También demuestra la importancia de que haya personas capaces de defenderlas con coraje e independencia, lo que siempre será muy difícil dados los ejemplos que vemos diariamente en todos los ámbitos (no hay más que pensar en todo lo relacionado con la actual crisis económica). Alain Sokal denunció ciertos abusos de ese planteamiento postmoderno en su obra “Imposturas intelectuales”, que cualquier lector interesado debería leer. Porque como plantea Richard Dawkins, en respuesta a la pregunta EDGE 2011 la mayor contribución que puede hacer la ciencia por el desarrollo cognitivo del ciudadano medio es que incorpore a su vida cotidiana lo que supone el experimento doble ciego. Quizá así los necesarios Semmelweis se sentirían menos solos y con más apoyo en el difícil trabajo de discernir cuál es (por el momento) la mejor opción para afrontar los retos que de continuo se presentan en la medicina y en otros ámbitos de la vida.








Precioso articulo, Ramon,e interesantes paralelismos que comparto, escritos de manera envolvente que nos llevan a la reflexion.
Mis felicitaciones.